ET SI les étirements ce n’était qu’une histoire de neuro’ ?

Nous avons décidé de nous pencher sur un sujet qui a toujours fait couler beaucoup d’encre dans le monde de la kinésithérapie, tout le monde les connait, professionnels ou profane … il s’agit des étirements. Au-delà du débat « c’est bon versus c’est mauvais » nous avons voulu savoir ce qui se passe lors d’un étirement. Quelles causes pour quelles conséquences ?
Quelles conséquences (bonnes ou mauvaises) ces forces de tension appliquées peuvent avoir sur notre corps ? Comment mieux les connaitre pour mieux les utiliser ou non dans nos prises en charge ?
Nous avons articulé notre article autour de la thèse sensitive/nerveuse des étirements. En effet, de nombreux articles scientifiques récents ou non, nous montrent que les effets produits par les étirements ne sont pas nécessairement la conséquence de modification structurelle musculo-conjonctive, mais dû à une « tolérance » du système nerveux. Nous allons essayer d’éclaircir tout cela.
Démarrons par un bref listing des différents types d’étirements.
I. Les étirements : Game of Stretch
La littérature fait mention de plusieurs types d’étirements, dont les plus cités sont notamment le « static stretching », assurément la forme d’étirement la plus répandue. Traduit littéralement en français par « étirement passif », soit l’application d’une force de tension externe sans contraction intentionnelle résistive musculaire de l’articulation vers une fin d’amplitude. Une fois la position trouvée, (on parle souvent de la position de sensation d’étirement), elle est maintenue dans le temps.
Ce temps peut varier, de 6’’ à plusieurs minutes par exemple. Certains auteurs vont considérer selon le temps maintenu dans la position si l’étirement est long ou court. Cet aspect la reste très subjectif et auteur-dépendant.
On retrouve également, les étirements actifs, une contraction isométrique en course externe musculaire dont le temps peut varier à l’instar des étirements passifs.
Il existe également les étirements balistiques que l’on retrouve parfois à l’échauffement dans certains sports. Ce sont des mouvements rapides de vas et viens vers les courses externes musculaires souhaitées.
Enfin on décrit également la catégorie des « pre-contraction stretching » impliquant une contraction du muscle étiré et/ou de son antagoniste avant le début de l’étirement. Il en existe des sous-groupes avec le fameux contracté/relâché, ou les PAILS/RAILS du système FRC du Dr. Ospina.
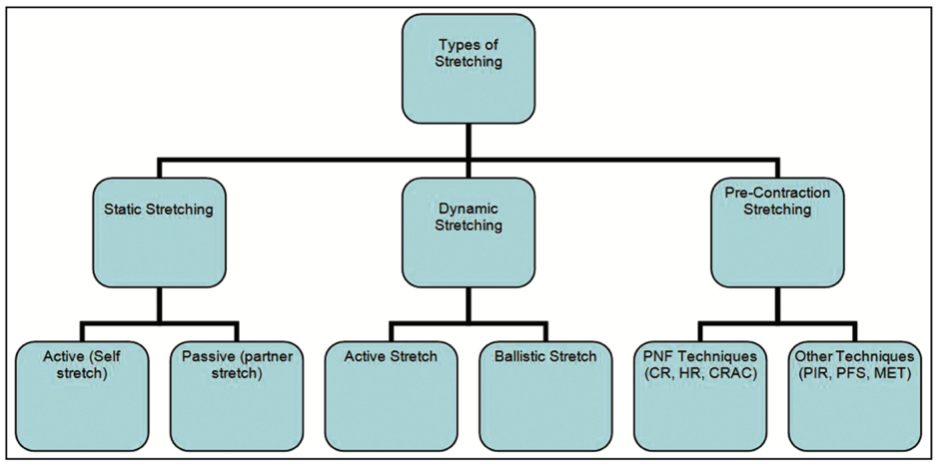
La liste des différents types d’étirements est longue avec souvent les mêmes outcomes pour définir leurs effets. Un des outcomes les plus retrouvé dans la littérature est le gain d’amplitude.
En effet, une des raisons de la démocratisation des étirements réside dans leurs capacités à produire une augmentation de l’amplitude disponible au sein d’une articulation. Et c’est ce que l’on retrouve dans la plupart des études, le « stretching training » augmente les amplitudes passives travaillées. « Je m’étire pour être plus souple et moins rigide »
On retrouve d’autres marqueurs utilisés dans les études pour évaluer l’effet des étirements.
La résistance passive à l’étirement représentée par la relation couple/angle, où le couple est la résistance du complexe neuro-musculo-squelettique à l’étirement.
Cette résistance peut être mesurée à différents angles articulaires.
Parfois on retrouve des mesures réalisées à une angulation standardisée avant et après le protocole de « stretching training », ou bien on mesure cette résistance à l’angulation maximale. Cette mesure est censée être diminuée à un angle standardisé avec un entrainement à l’étirement. « Mon corps devient moins rigide avec les étirements ».
À l’angle articulaire maximal, qui augmente généralement avec l’entraînement à l’étirement, le couple passif peut également être augmenté, car l’angle articulaire plus important nécessite une plus grande élongation de l’UNMT* (‘unité neuro-musculo-tendineuse) et donc des tensions plus importantes des composants de l’UNMT. Par conséquent, le couple à un angle articulaire maximal accru est remis en cause par certains auteurs pour l’évaluation de la résistance passive.
Au contraire, un couple passif réduit à un angle articulaire standardisé, c’est-à-dire le même angle avant et après une intervention, indique que le même allongement de l’UNMT est obtenu avec moins de tension appliquée, donc avec moins de résistance passive à l’étirement.
Enfin, on utilise aussi le seuil de tolérance à la douleur lors de l’étirement à une amplitude donnée. En effet si un stimulus peut être générateur de lésions tissulaires, le cerveau peut interpréter les messages nociceptifs en afférence douloureuse et donc générer de la douleur à certaines amplitudes perçues comme risquées.
On retrouve chez les patients évalués lors de « streching training », une augmentation du seuil de tolérance à la douleur lors de l’étirement.
Les différents types d’étirements cités dans la majorité des études augmentent les amplitudes articulaires passives, diminuent la résistance passive à l’étirement et enfin augmentent la tolérance à la douleur.
La question qui sclérose toute notre attention est de comprendre les mécanismes sous-jacents à ces « gains ».
Comment ces outcomes cités sont modifiés ? Que se passe-t-il physiologiquement ?
II. Etirements : système nerveux et thèse sensitive
Sans vouloir en faire un grand « scoop » lorsque l’on s’étire ce n’est pas uniquement nos muscles et tendons qui subissent les forces de tension. Cela semble logique mais important à rappeler dès le début. Le système nerveux régit en grande partie le fonctionnement de notre corps, coordination du mouvement, perception et interprétation des stimulis de l’environnement pour n’en citer qu’une infime partie.

A notre connaissance deux grands courants de pensée existent quant aux facteurs contribuant à la « flexibilité ». Il y a la thèse sensitive et la thèse mécanique.
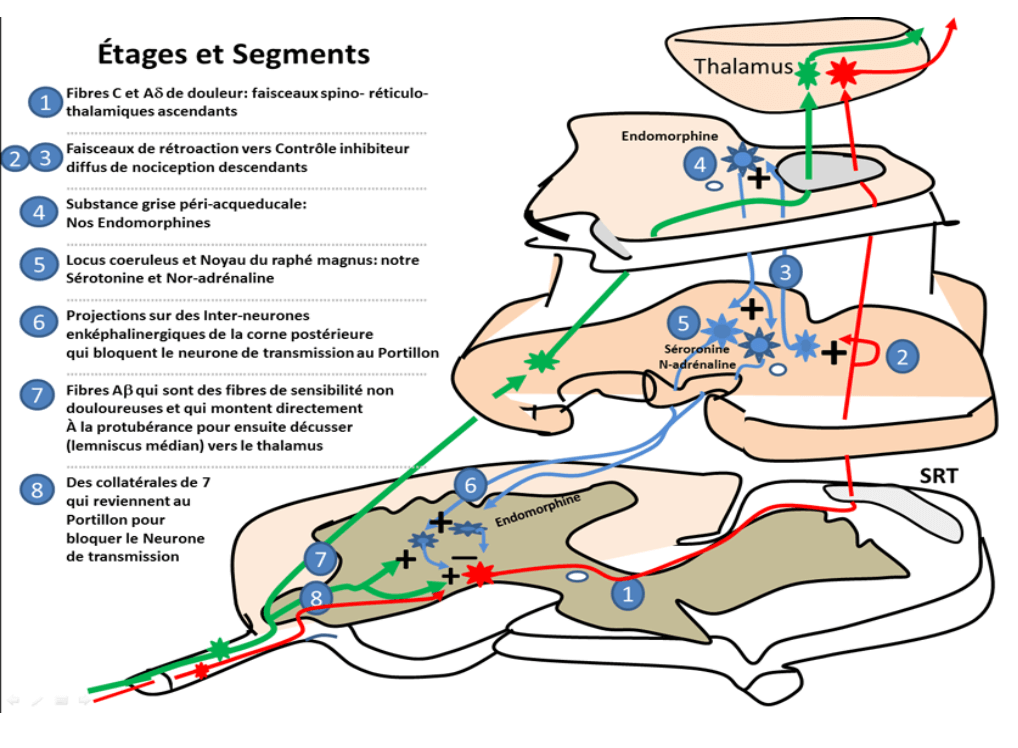
La thèse sensitive, explique que les gains d’amplitudes sont dû à des facteurs neurologiques qu’on peut subdiviser en plusieurs groupes. En premier lieu il est de rigueur d’aborder le réflexe monosynaptique comme un élément déterminant dans la compréhension.
II A. Système nerveux central, Fuseaux neuro-musculaire et Réflexe monosynaptique
Les fuseaux neuromusculaires localisés dans le muscle sont de véritables producteurs de données GPS pour le SNC. Leurs afférences sensitives permettent de renseigner le SNC en permanence sur l’état de tension du muscle, via les fibres Ia et II.
Leurs axones remontent du muscle vers la moelle épinière et forment une synapse avec le motoneurone alpha, permettant selon l’afférence obtenue, d’adapter la contraction musculaire. C’est le fameux « H reflex » ou reflexe monosynaptique. Ce fuseau neuromusculaire doit être en permanence étiré à une valeur V.
Lorsque le muscle se contracte via les motoneurones alpha, le FNM se raccourcit aussi, c’est alors les motoneurones gamma qui vont venir contracter de petites fibres musculaires aux extrémités du FNM lui permettant de revenir à l’état d’étirement V. C’est cette variation de valeur V que vont capter les mécanorécepteurs Ia et II.
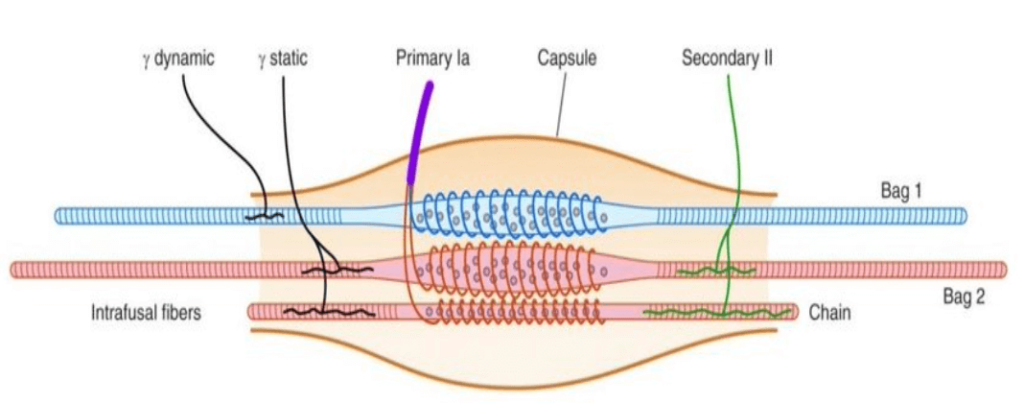
Lors d’un étirement passif, même si celui-ci ne dure que 30 secondes, on observe une inhibition du réflexe monosynaptique qui peut durer plusieurs minutes. Ce réflexe de contraction du muscle étiré agit comme « pare-feu » afin d’éviter un étirement trop important pouvant entrainer une lésion tissulaire.
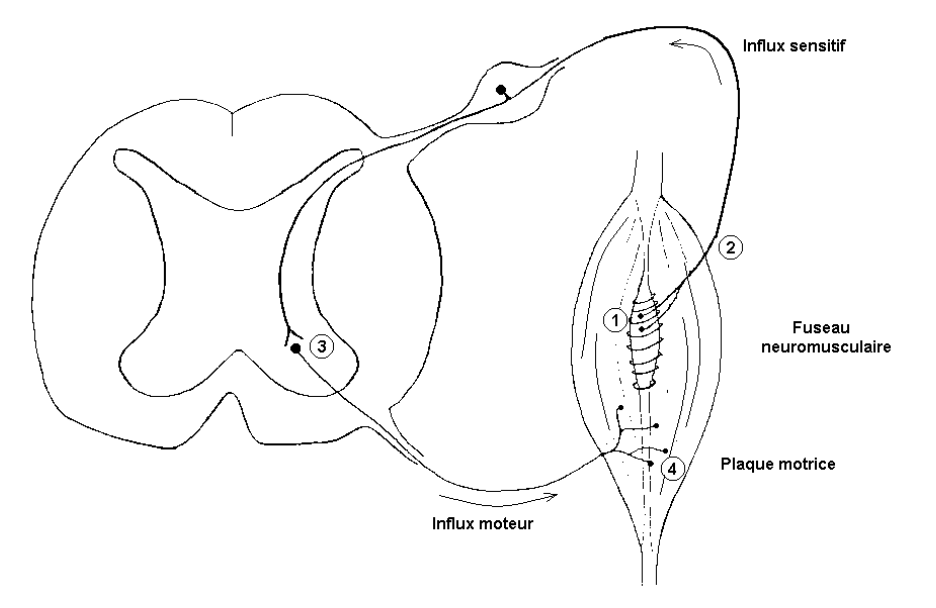
L’un des effets post-étirement est l’inhibition transitoire d’un réflexe de contraction protecteur.
En 2016, Masugi et al ont voulu savoir si en étirant un muscle, nous pouvions inhiber le réflexe monosynaptique d’un autre. Ils ont procédé à l’étirement du triceps sural seulement du côté droit de leur échantillon testé et ont mesuré le réflexe d’autres muscles.
Ils ont observé une diminution du réflexe du muscle étiré sans surprise mais aussi des ischio-jambiers du côté droit. A la lecture de ces résultats on comprend bien que les effets de l’étirement ne se limitent pas localement mais aussi au niveau d’autres régions du corps au travers du système nerveux.
Il a aussi été rapporté que les entrées afférentes des muscles proximaux conduisent à la modulation des réflexes spinaux dans les muscles distaux. Les explications sous-jacentes à ces résultats ne sont toujours pas clarifiées.
Il existe plusieurs hypothèses, l’effet de dépression post activation des fibres Ia du soléaire droit avec les motoneurones des ischio-jambiers droits (une libération réduite de transmetteur par les fibres Ia précédemment activées provoque une non stimulation des récepteurs post synaptiques, précédemment « suractivés »).
L’étirement d’une zone peut entrainer un effet dans une autre.
Selon certains auteurs il est probable que cette inhibition de réflexe contribue en partie aux gains d’amplitude passive post étirement. Cet effet semblerait pour d’autres, avoir un impact négligeable sur le gain d’amplitude et sur la résistance passive à l’étirement au moyen/long terme.
Cette inhibition du réflexe H est intéressante à commenter, notamment dans le but de comprendre si les étirements ont un effet sur la proprioception musculaire. Lorsque l’on relit les paragraphes plus haut, on peut interpréter que la modification des interactions entre système afférenciel et efferenciel serait susceptible d’impacter négativement la proprioception.
En effet, l’hypothèse est la suivante : si avec les étirements passifs je modifie la perception sensorielle de mon système je peux impacter la « sécurité tissulaire » lors de position d’étirement. C’est comme si nos tissus sortaient du radar GPS de notre cerveau.
A notre connaissance, les études ne démontrent pas cette hypothèse.
Le protocole de stretching proposé par Ghaffarinejad et collaborateur ont même trouvé une amélioration aigue sur la proprioception du genou en étirant certains groupes musculaires périphériques (quadriceps, ischios-jambier, adducteurs). Ces effets restent par contre temporaires et sur des amplitudes non extrêmes. Il existe d’ailleurs d’autres études ne trouvant ni amélioration ni péjoration. La science à ce jour ne nous apportent que peu de certitudes d’autant plus que de nombreux autres mécanismes rentrent en jeu.
D’autres mécanorécepteurs situés dans la peau, les articulations et les tendons (Pacini, Rufini, OTG, …) pourraient participer positivement ou négativement à la modification de la boucle afférence/efférence des FNM.
Une étude a été conduite en 2019 par Budini et al, afin de trouver le moyen le plus efficace pour récupérer le plus rapidement le réflexe monosynaptique après un étirement statique. Les chercheurs ont donc décidé d’associer un protocole d’étirements de 30 secondes du triceps sural, suivi soit d’une contraction isométrique maximal de 3 secondes, soit de 3 Counter Movement Jump ou bien un temps d’attente sans contraction musculaire volontaire (groupe contrôle).
Ils ont observé que le moyen le plus rapide de récupérer le reflexe H était la contraction isométrique. Ce résultat est attribué pour eux à la co-activation des fibres alpha et gamma lors de ladite contraction. Ce qu’on peut retenir de ce résultat est que si on choisit une modalité d’étirement passive il serait intéressant de finir par une contraction isométrique de courte durée. Plusieurs choix possibles, soit une contraction en course moyenne comme dans l’étude, ou bien en course externe afin hypothétiquement de maintenir activement l’amplitude gagnée tout en récupérant le reflexe monosynaptique.
II B. Afférence nociceptive, efférence douloureuse

Chez une personne saine, un stimulus causant ou pouvant causer un dommage tissulaire provoque une activation des nocicepteurs entrainant un message d’alerte au cerveau, qui lui produit une efférence douloureuse. La douleur est le produit « interprétatif », prédictif de la stimulation des nocicepteurs. C’est donc une réponse du cerveau d’où la notion d’efférence douloureuse.
Une des théories les plus retrouvées dans la littérature expliquant l’effet du gain d’amplitude après un protocole d’étirement est la tolérance à la douleur produite par l’étirement. Les boucles réflexes de la moelle épinière vu précédemment peuvent provoquer des réactions de protection immédiates via la contraction, tandis que la douleur est ressentie plus tard, une fois que le signal atteint le cerveau.
On ne connait pas encore tous les mécanismes sous-jacents à cette inhibition de la sensation douloureuse mais il est possible que le CIDN* (Contrôle Inhibiteur Diffus Nociceptif) y joue un rôle. C’est grossièrement la douleur qui inhibe la douleur.
*Le CIDN est un modèle théorique démontré sur des animaux et qui reste hypothétiquement transposable à l’humain. Un stimulus nociceptif maintenu ou un second stimulus nociceptif pourrait entrainer une inhibition descendante rendant le stimulus nociceptif de départ inférieur. Chez l’homme c’est qu’on appelle aussi le phénomène de « modulation conditionnée de la douleur ». La littérature explique ces phénomènes expérimentalement notamment avec des tests ou l’on expose une variété de stimuli nociceptifs appelés « stimuli conditionnants » afin de moduler un autre stimulus : « le stimulus testé ».
Cliniquement cela revient par exemple à piquer avec une aiguille (stimulus conditionnant) et prendre un marqueur de douleur via une EVA ou un algomètre de pression. Le patient est étiré dans le seuil douloureux pendant un certain temps (stimulus testé), on stop et une prise de mesure est réalisée. Si la valeur mesurée à l’EVA diminue et que celle de l’algomètre de pression est augmentée, les voies d’inhibition antinociceptives ascendantes et descendantes semblent correctement fonctionner.
Si l’amplitude n’est plus douloureuse via l’inhibition de la douleur, le cerveau pourrait interpréter cela comme une absence de risque à cette angulation donnée. Si ce n’est plus risqué, l’amplitude est atteignable sans douleur, on peut alors essayer d’aller chercher les amplitudes plus extrêmes et ainsi de suite augmenter son amplitude articulaire.
II C. Système neuro-péripherique, nerfs, gaine de nerfs
Comment parler de musculo-squelettique sans parler de nerfs ?!
Avez-vous déjà remarqué des différences d’amplitudes articulaires d’une même articulation selon le positionnement du reste du corps.
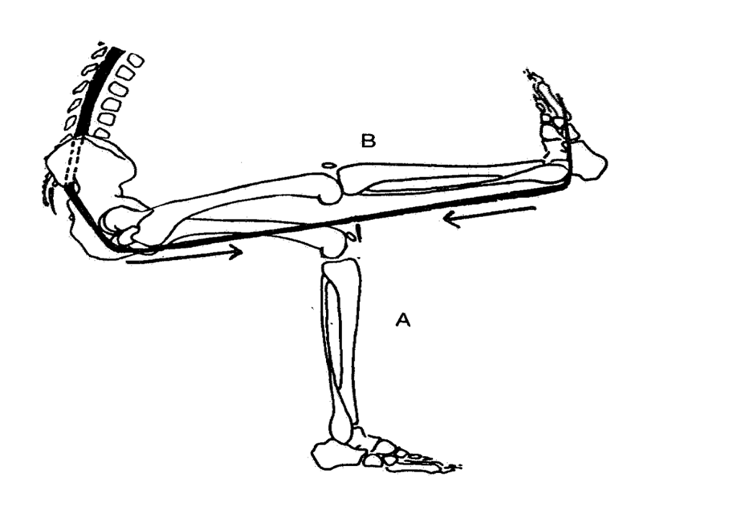
Par exemple, vous êtes assis en flexion lombaire vous tendez votre genou, vous observez clairement une diminution de votre flexion dorsale de cheville habituelle… C’est tout simplement dû à la limitation du mouvement par le nerf (d’ailleurs la position décrite est celle du Slump Test* : Test de mécanosensibilité du nerf sciatique en charge).
Ce n’est pas seulement le tissu nerveux en lui-même qui limite le mouvement mais plutôt le nerf et sa gaine conjonctive. Ce tissu conjonctif protège le tissu nerveux et lui permet de continuer à transmettre l’influx nerveux malgré des positions extrêmes voir risquées. Cette gaine contient des fibres nerveuses appelée nervi-nervorum, correspondant à l’innervation nociceptive et proprioceptive du nerf. Le nervi-nervorum est très sensible à l’étirement du nerf.
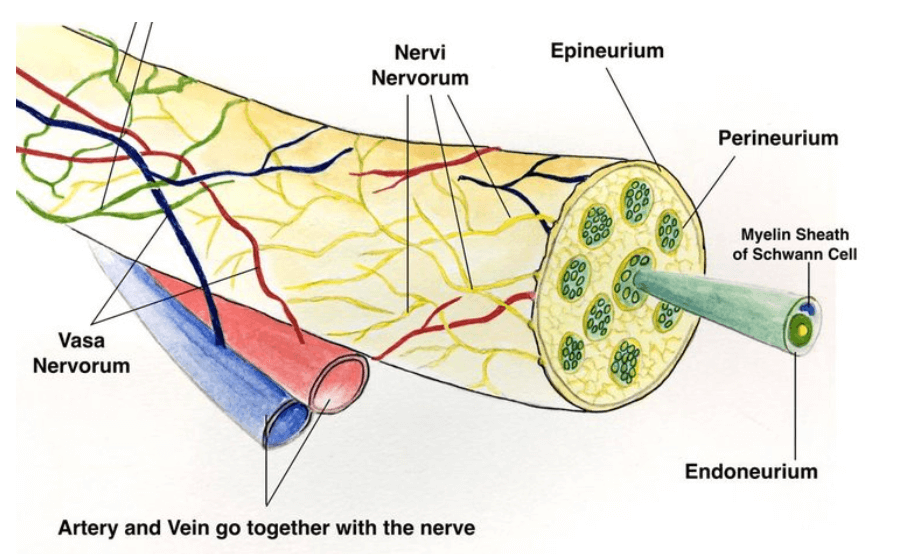
Il a été conclu qu’un étirement au-delà de 6% de la longueur du nerf entraine une diminution de la perfusion du nerf (par le vasa-nervorum, petite artérioles/veinules situé dans la gaine) provoquant ainsi une perte de conduction nerveuse et donc une perte de fonction nerveuse réversible.
A environ 15% de mise en tension, l’occlusion est complète et la perte de fonction peut être définitive. Le temps sous tension d’étirement est aussi un facteur à prendre en compte sur les conséquences nerveuses. Une diminution de la perfusion peut entrainer une mecanosensibilité du nerf ainsi que des douleurs neuropathiques notamment de type fourmillement/engourdissement dû à l’ischémie transitoire provoquée.

Chez un patient mécanosensible ou avec des douleurs neuropathiques, la mise en tension du nerf n’est pas recommandée car susceptible d’augmenter la symptomatologie. D’ailleurs c’est pour cela que les techniques de type « tensionner » sont de plus en plus abandonnées au profit d’autres techniques qui n’étirent pas le nerf à l’instar des sliders. (cf : Ellis, R., Carta, G., Andrade, R. J., & Coppieters, M. W. (2022). Neurodynamics : Is tension contentious? The Journal of Manual & Manipulative Therapy)
L’article n’a pas pour but de faire une revue sur la prise en charge des patients souffrant de troubles neuro-périphériques, nous ne pouvons que vous invitez à vous former auprès des spécialistes reconnus.
D’ailleurs profitons-en pour revenir sur les tensionners. Ils sont nés d’un raisonnement de causalité linéaire quasi similaire au postulat donné pour les muscles. Les nerfs sont raides et provoquent de la douleur, donc on doit les étirer pour les rendre souples (courant mécaniste de Buttler et Schacklock). Ce que l’on sait par rapport à la raideur du nerf, c’est que tout d’abord il n’existe pas à notre connaissance de causalité direct entre un nerf raide et une symptomatologie neuropathique/névralgique. Mais, chez certains sous-groupes de patients, notamment chez les patients présentant une mécanosensibilité augmentée/pathologique, l’amplitude de mouvement nerveuse disponible est réduite et accompagnée de symptômes.
Une des possibilités pour réduire cette raideur du nerf chez le sujet pathologique, est de le faire glisser/mouvoir par rapport aux tissus qui l’entourent. Il est à noter que le tissu neural et plus précisément l’axoplasme possède des capacités thixotropiques. Un fluide est dit thixotropique si lorsqu’il est soumis à des contraintes de cisaillement, sa viscosité apparente diminue au cours du temps. C’est un peu le principe des sables mouvants, si on bouge on réduit la viscosité du sable et donc on s’enfonce. Si on reste statique et qu’on ne fait pas bouger le sable, il durcit. Le terme de thixotropie est employé pour des phénomènes qui sont réversibles, d’où l’intérêt d’essayer d’avoir un mode de vie où le mouvement est présent autant que faire se peut.
Un tissu neural « plus raide » serait susceptible d’entrainer plus rapidement un mécanisme de contraction musculaire « réflexe » afin de se protéger d’amplitudes à risque pour lui (démontré sur des sujets sains dans l’etude de Bordachar and al; Muscle responses during radial nerve-biased upper limb neurodynamic test in asymptomatic individuals: a cross-sectional study 2022)
D’ailleurs, certaines études ont voulu observer l’effet des Sliders (technique de mobilisations du nerfs) sur les amplitudes articulaires.
Le Slider est décrit comme une technique provoquant un mouvement de glissement des structures neuronales par rapport aux structures adjacentes (muscles, tendons, aponevrose) en alternant la tension à une extrémité du système nerveux et le relâchement à l’autre extrémité. Cette technique a été testée et comparée à l’étirement passif sur des patients sains et sur des patients décrit comme « raides » des ischio-jambiers. L’outcome des études était l’amplitude sur un PSLR* (Passive Straight Leg Raise).
Il a été prouvé sur différentes populations (sportif récréatif/compétitif, footballeurs) un gain significativement supérieur de l’amplitude pour le groupe « Sciatic Slider » en comparaison au groupe « Hamstring static stretch ». Cette différence significative est présente en post intervention immédiate ainsi qu’après 6 semaines de protocole. Une autre étude ne trouve pas de différence significative sur le gain d’amplitude.
Roel De Ridder et son équipe, propose à la suite de leur étude, le Slider comme technique efficace pour le gain d’amplitude de hanche et de genou avec moins d’effets secondaires que l’étirement passif. En effet, l’étirement passif, peut avoir des effets secondaires sur la boucle efférence/afférence pouvant in fine modifier la capacité du muscle à générer de la force notamment dans les fins d’amplitudes.
Inutile de préciser que la capacité à générer de la force en fin d’amplitude peut-être dans certaines taches sportives primordiale (mécanisme de lésion myo-collagénique des ischios-jambiers en « over-stretching »).
Pour McHugh et Al, cette perte de force induite par l’étirement pourrait être un dysfonctionnement temporaire de la coordination neuromusculaire dû à une irritation du nerf et à une fonction efférente anormale résultant d’une tension prolongée imposée au nerf sciatique pendant l’étirement statique. Comme les Sliders améliorent principalement la fonction mécanique et la mobilité du nerf au sein de ses interfaces avec une mise tension limitée, ils pourraient constituer une alternative idéale aux étirements passifs pouvant être eux irritant pour le nerf. A titre indicatif, on retrouve ces Sciatic Slider dans le protocole de Mendiguchia et Al pour les prises en charge aigues des lésion myo-collagénique des ischios-jambiers.
II D. L’étirement passif et l’effet sur le tissu musculaire
Il semblerait donc que sans « étirer » le complexe musculo-neuro-conjonctif on gagne en amplitude, autant voire plus que si on l’étirait. Cela remet en cause le raisonnement linéaire classique, je suis « raide » je dois forcément étirer pour ne plus l’être…
Quant est-il alors de toutes les thèses sur la modification de la longueur fasciculaire et de l’augmentation des sarcomères en série ? Existent-elles réellement ? ou bien n’étaient elles pas la véritable cause de l’augmentation de l’amplitude ?
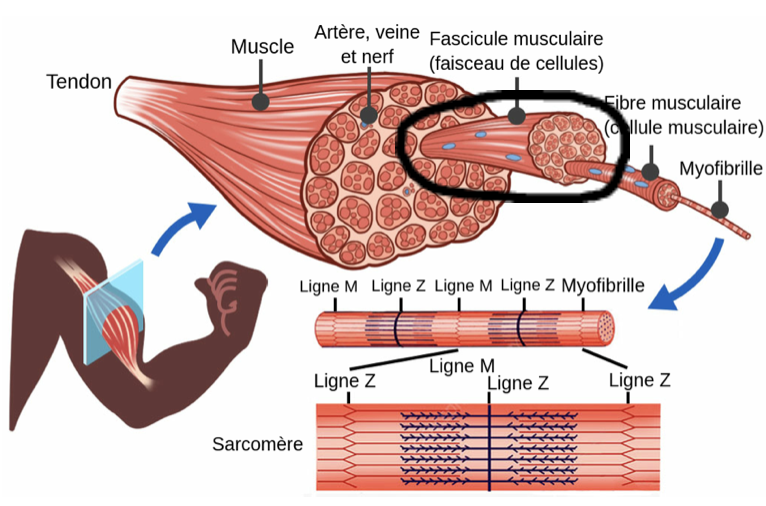
Il est évident que lorsque l’on s’étire, le tissu musculaire et tendineux s’étire.
Selon Waugh et collaborateurs, il semblerait que le tendon au-delà de 9% d’élongation se romprait. Pour le muscle on retrouve le chiffre de 15% selon Blazevitch et al.
Avant d’atteindre ces pourcentages d’élongation, les systèmes de protection nerveux sont enclenchés, notamment via les voies nociceptives. Donc si on se réfère aux thèses mécanistes qui expliqueraient l’augmentation d’amplitude par l’adaptation des tissus musculo-conjonctifs, on devrait observer une augmentation de la taille des fascicules musculaires ainsi qu’une adaptation morphologique du tendon après un protocole de stretching.
On sait déjà que l’entrainement de force modifie l’architecture et la taille des muscles chez l’humain. La croissance musculaire longitudinale peut se fait par l’ajout de sarcomères en série, notamment près de la jonction myo-tendineuse. Cette sarcomérogenèse se produit lors de la croissance post-natale. On a longtemps pensé que cette sarcomérogenèse avait lieu aussi lors du travail en excentrique, mais l’équipe de Pincheira ont démontré le contraire. En effet, à la suite de leur protocole d’excentrique sur les ischios jambier en 2020, ils n’ont pas observé une augmentation du nombre de sarcomères sur le chef long du biceps fémoral mais une augmentation de la longueur fasciculaire et des sarcomères.
Il est intéressant de noter que les thèses mécanistes de l’adaptation tissulaire à l’étirement, émettent l’hypothèse plus ou moins justifiée dans la littérature que le static stretching permettrait d’augmenter la longueur fasciculaire ce qui expliquerait en partie le gain d’amplitude. De Freitas et al. dans leur revue systématique de 2018, tirent la conclusion que l’étirement passif ne serait pas expliqué par une modification tissulaire des muscles ou des tendons. Les protocoles d’étirement passif présents dans cette revue vont de 3 à 8 semaines.
De Freitas et al. émettent l’hypothèse que le temps des protocoles n’est pas assez long pour observer des modification structurelles des muscles et des tendons. Ils supposent aussi comme d’autres auteurs que les forces de tension imposées aux tissus ne sont pas assez fortes pour générer ce type d’adaptation. On retrouve tout de même quelques études faisant état d’une augmentation de la longueur des fascicules. Les explications de la non-modification structurelle musculaire sont soit une tension pas assez forte soit un protocole trop court dans le temps. Pourtant un protocole de 3 semaines d’excentrique suffit pour observer une modification structurelle significative du muscle.
En résumé, le travail excentrique produit les mêmes effets escomptés que l’étirement passif sur le tissu musculaire d’une manière plus significative et en moins de temps.

Les étirements : conclusion et piste de réflexion
Pourquoi donc opter pour des étirements passifs (quand l’objectif est le gain d’amplitude) lorsqu’on peut gagner en amplitude en mobilisant le nerf de manière dynamique et éviter d’irriter les structures nerveuses et perinerveuses par l’étirement passif maintenu ? De plus structurellement il semblerait qu’on puisse produire de meilleures adaptations tissulaires avec de l’excentrique ou de l’isométrie de maintien…
Tout dépend du contexte et de l’objectif de cette pratique, nous ne faisons pas ici un blâme des personnes qui pratique le statique stretching.
A faible intensité, sans névralgies et sans y attribuer des choses qu’on ne sait pas, voir qu’on a réfuter par les données actuelles, il n’y a pas de problème à s’étirer si l’effet post étirement vous convient. Intégrer dans une dynamique de retour au calme post séance, comme un « rituel » pour passer d’un système orthosympathique de la séance vers du parasympathique de récupération (même si les études ne sont encore une fois pas toute d’accord sur l’activation de l’un ou l’autre…).
Ce que l’on doit retenir de cet article, c’est qu’une grande partie des effets de l’étirement est dû au sytème nerveux, et que si on souhaite gagner en amplitude d’autres stratégies plus pérennes s’offrent à vous et à vos patients, comme l’excentrique ou la « mobilisation neurale active » via le mouvement.
Article par Youssef AIT BEN DAOUD, MK